体外受精の歴史と現状
1978年に世界初の体外受精をエドワード博士(イギリス)が成功させ、体外受精児が誕生してから40年余りが経過しました。その誕生児(ルイーズ・ブラウンさん)もすでに結婚し自然妊娠、出産もされています。この功績が認められ2010年、博士はノーベル生理学医学賞を受賞することとなります。この間に日本でも50万人以上の赤ちゃんが体外受精により誕生しました。また、顕微授精(後述)をした児の誕生からも25年以上が経過しています。
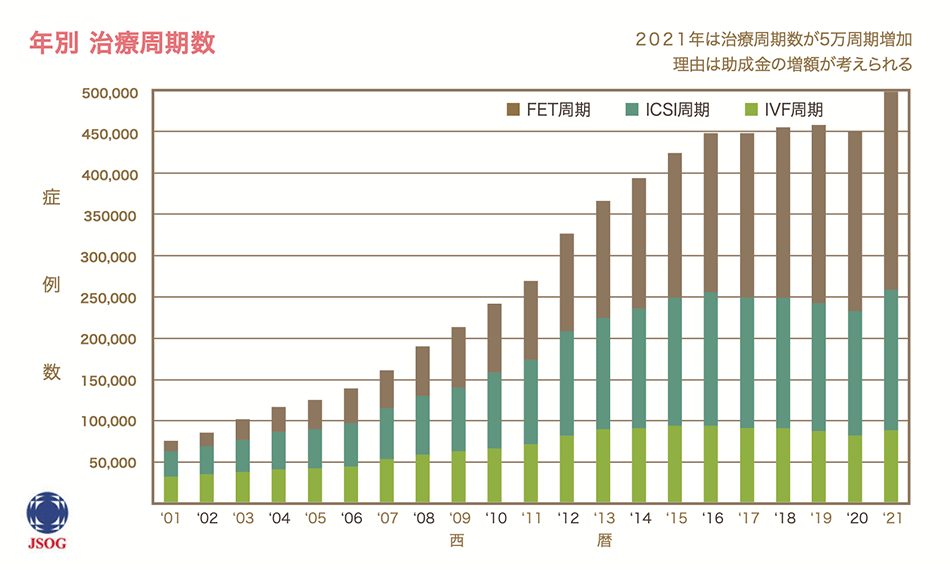
現在、日本でも体外受精は不妊治療の主流となってきており、2019年には年間6万人を超える赤ちゃんが体外受精で誕生しています。これは全体の14人に1人が体外受精により妊娠し、出生したということになります。また1年間に実に45万周期の治療が行われており、体外受精件数としては世界第1位となっています。
その背景には、日本では高齢になってから体外受精を受ける方が多いこと(平均40歳)、国内では法的整備がないため提供卵子が認められておらず、結果として同じ方が複数回体外受精を受けていることがあるからです。
体外受精を行う時期と適応
絶対的な適応は、精子が極端に少ない男性因子や両側の卵管閉塞である卵管因子ですが、それら以外の原因不明不妊症の場合、どの時期に初めて体外受精を行うかは非常に悩ましいといえます。しかし原因が無いにも関わらず、なかなか妊娠されない場合、妊娠の確率が高い体外受精を選択されるのは自然の流れといえるでしょう。体外受精では、採卵することで今まで確認することができなかった「卵子の状態」を検査することができ、また受精の有無やその状態(質)も確認することができます。すなわち、原因不明不妊症に対する最終的な検査という考え方もできるのです。良好な受精卵が得られれば、初めての体外受精で妊娠する場合も多いため、迷われている場合は卵子の検査を受けるという観点でも一度ご検討ください。良好な受精卵を高い確率で得るには、年齢が若い方が好ましく、体外受精を受ける時期としては35歳までの方で2年以上の不妊の場合、35歳以上の方で1年以上の不妊の場合におすすめしています。
原因不明不妊症の方へ(腹腔鏡手術のすすめ)
各種検査でも異常が見つからず、妊娠しない期間が数年ある場合を原因不明不妊症と定義しています。原因不明のまま月日が経過している方も少なくないのではないでしょうか。体外受精を行うことは採取した卵子の状態を確認するため、結果的には卵子の検査にもなるのです。年齢的な要因が心配な場合は特に早めの体外受精が有効ですが、なかなか踏み切れないという場合には腹腔鏡手術(後述)を選択肢のひとつとしてお考えください。当クリニックでは、この腹腔鏡手術を原則日帰りで行っております。
体外受精を回避する手段として腹腔鏡手術があります。子宮内膜症やクラミジア感染、卵管水腫等で卵管周囲に癒着などの症状があると、排卵された卵子が卵管采に取り込まれない卵子キャッチアップ障害を起こし不妊の原因となります。ですが、子宮卵管造影検査ではこのような細かい現象を確認することができません。腹腔鏡手術(癒着剥離術や卵管形成術など)を実施することにより、術後の半年間(「ゴールデン期間」とよんでいます)は自然妊娠が期待できます。35歳までの方で術後の妊娠率は半年累計で約45%です。
また、当クリニックでは卵管狭窄例に対して卵管鏡下卵管形成術(FT)を、子宮内病変( 子宮内ポリープや子宮内筋腫等)に対して子宮鏡下腫瘍摘出術(TCR)など、開腹する必要のない内視鏡での手術を提供しています。これらの手術は必要に応じて、複数同時に受けることが可能です。
- ※子宮鏡下腫瘍摘出術(TCR)は丸の内院・新宿院で、卵管鏡下卵管形成術(FT)は丸の内院で実施可能です。詳しくは、担当医に相談ください。
- ※手術を行うこと、体外受精を選択することは、最終的にはご本人の希望です。自然妊娠の希望を強くお持ちの場合は、まず腹腔鏡手術をおすすめしていますが、不妊歴、年齢、ホルモン値などにより、ご本人と相談のうえ、方針を決めていきます。
早めに採卵することの意義について
採卵を早い時期に行う最大のメリットは卵子検査と体外受精での高い妊娠率といえるでしょう。卵子の質は一般的に年齢相当と考えられていますが、必ずしもそうではないケースがあります。また「何歳までが若いのか?」ということも個人差が大きいものです。35歳を過ぎると急激に卵子の質が低下する場合もあります。35歳までに1年以上妊娠に至らない場合は、卵子検査の意味もかねて、体外受精を行うことをおすすめしています。すこし早すぎるかな?と思うでしょうが、これが体外受精の成功の秘訣ともいえるのです。過去に卵巣の手術をされた方、子宮内膜症をお持ちの方、月経が極端に不順な方、喫煙をされている方などは、実年齢以上に卵子の質が悪いケースが多くみられます。
卵子が良好であれば、1回の体外受精で妊娠されることも多く、また受精卵が余れば(余剰胚といいます)凍結保存し、第2子の治療に用いることが可能です。また、技術的には何年でも凍結保存しておくことが可能です。
| 〜30歳 | 約50~60%(約13%) |
|---|---|
| 31~33歳 | 約45~55%(約15%) |
| 34~36歳 | 約40~50%(約18%) |
| 37~39歳 | 約35~45%(約20%) |
| 40~42歳 | 約15~25%(約30%) |
| 43歳~ | 約5~10%(約40%) |
妊娠率(成功率)
体外受精の妊娠率は、胚移植(子宮内に受精卵を戻す手技)する受精卵の質と個数により左右されます。良好な受精卵が得られた場合の妊娠率は、前項の年齢別着床率表を参考にしてください。
移植の個数につきましては、多胎妊娠の予防という観点から学会では次のような見解とされています。
- ●35歳までの方は1回の胚移植に1個(初めの2回目まで)
- ●複数回不成功の場合や、36歳以上の方は1回に2個の胚移植を検討
質と個数を総合的に考えると、例えば着床率30%程度の受精卵を2個移植した場合には、30%×30%=9%が双子になる計算です。
当クリニックにおいても学会の見解と同様に、多胎妊娠の予防という観点から胚移植は1個とし余剰胚は凍結保存することをおすすめしています。この凍結保存した余剰杯は妊娠されなかった場合、翌月以降に使用することが最も安全であるという考えです。
当院の実例
30~35歳で体外受精をした場合(低刺激周期)
- ・卵巣刺激注射は採卵1周期につき平均3回
- ・採卵数が平均7個
- ・妊娠率は新鮮胚移植あたり30%(初期胚)
- ・余剰胚があり胚盤胞で凍結し、翌月以降移植した場合の妊娠率45%(胚盤胞)
- ・採卵あたり平均妊娠率約70%
- ・流産率17%
当クリニックでは、注射の回数を減らし卵巣過剰刺激症候群のリスクを減らしています。
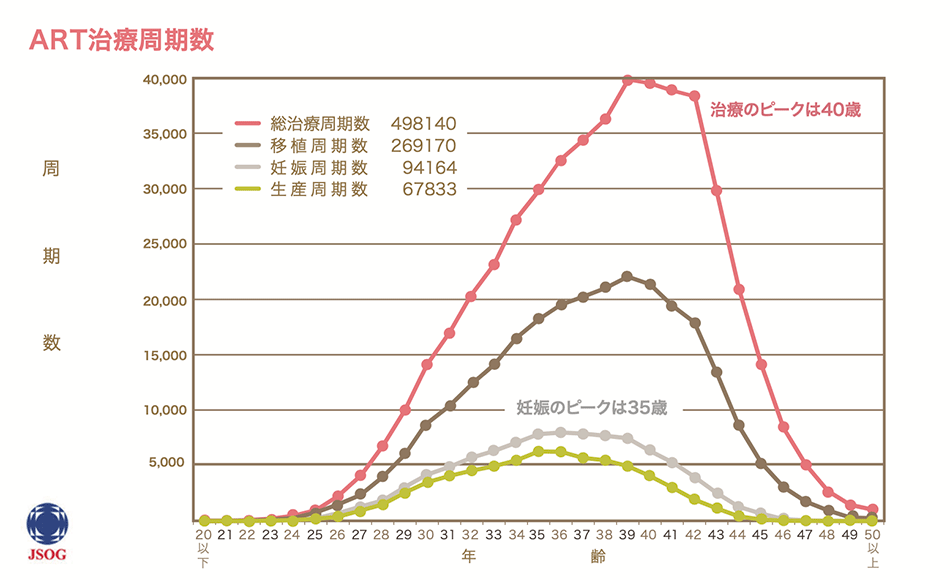
治療周期数
2021年に生殖補助医療(ART)を用いた治療周期数です。
総治療周期数は498140件となっています。
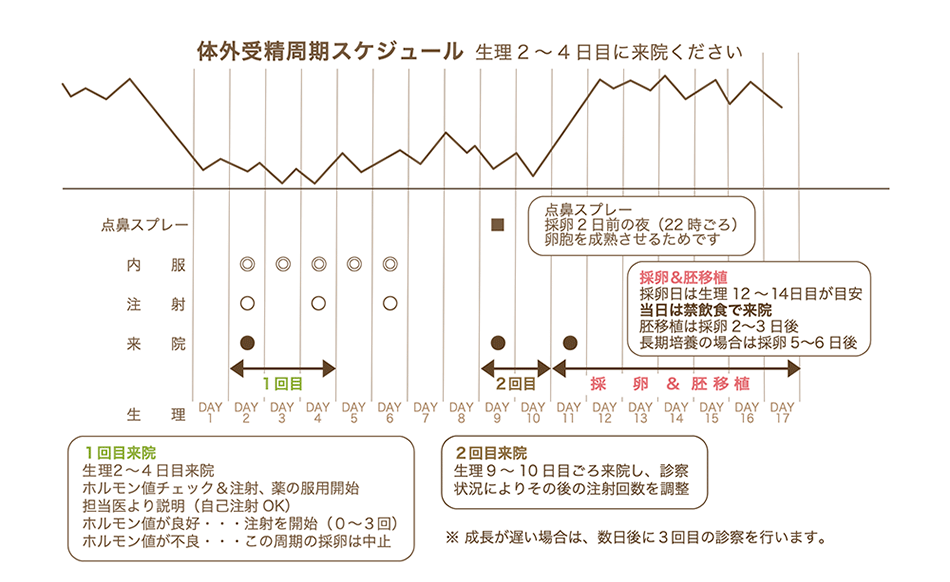
体外受精周期スケジュール
当クリニックでは、注射は自己注射を推奨しています。各種説明動画より、自己注射についての動画もご覧いただけます。
新宿院(月・水・金)、丸の内院(火・木)は、お仕事帰りにも受診(採血を含む)できる診療時間を設けています。