顕微授精法(従来法ICSIと新法Piezo-ICSI)
顕微授精とは、形態が良く、運動性も良好な精子を厳選し、顕微鏡下でピペット(直径0.01mmほどの細い針)を用いて卵子の中に直接注入し、受精を行う方法です。医学的には「細胞質内精子注入法(ICSI:イクシー) 」と呼ばれています。現在、日本で体外受精により出生する赤ちゃんの約70%は、この顕微授精による妊娠です。顕微授精は、男性因子によって体外受精が選択された場合や、体外受精で受精障害が確認された場合などに適応となります。近年は、女性の年齢が高い場合だけではなく、精子の状態が良好でも受精率が高いことから顕微授精を希望される方が増えています。特に治療が繰り返しうまくいかない場合(反復不成功)では、精子を選別する先進医療(後述)を組み合わせた顕微授精を選択される傾向にあります。詳しくは、来院の際に担当医までご相談ください。
なお、体外受精当日に精子の提出が難しい場合は、事前に凍結した精子を使用することになります。その際は所見にかかわらず顕微授精を行います。
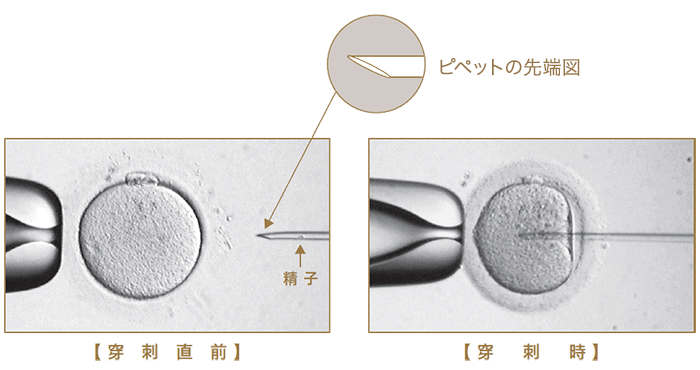
従来の顕微授精法:ICSI
従来の顕微授精法(ICSI)では、先端が尖ったピペットを用いて行います。ピペットを卵子に深く押し込み透明膜を破り精子を注入するため、卵子に対するストレス(ダメージ)を完全に避けることができない点がデメリットでした。
新しい顕微授精法:Piezo-ICSI
当クリニックで行うPiezo-ICSIと呼ばれる新しい顕微授精法は、先端が平らなピペットを使用し、細胞膜を軽く押した時点で振動(ピエゾパルス)をかけることにより卵子へのダメージを減らすため、従来の方法に比べ明らかに受精率が向上します。
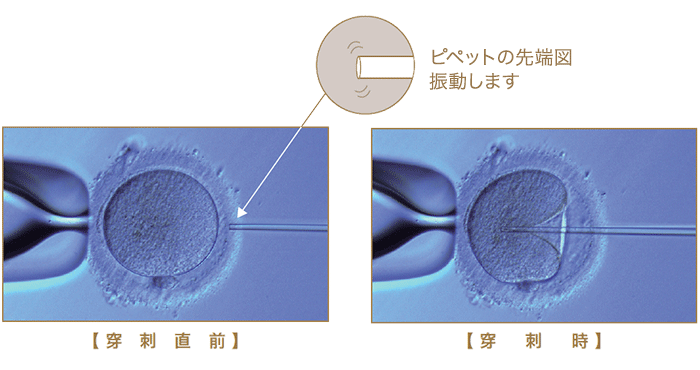
【当クリニックでは、顕微授精はPiezo-ICSI(ピエゾイクシー)法で実施】
Piezo顕微授精法は、受精率が85%を超え(従来法は80%弱)、通常媒精法(受精率70%)より良好な成績をあげています。そのため、特に高齢である場合は精子所見に関わらずPiezo顕微授精法を推奨しています。

顕微授精の懸念点
現在、顕微授精で最も懸念されていることは、男性因子(男性不妊)の児への遺伝問題です。この遺伝子はまだ全て解明されていませんが、Y染色体上にある精子を形成する遺伝子に問題(欠失)がある場合、この遺伝子の問題が児へ伝播され、出生した赤ちゃんが「男児」であった場合には、この男児が将来、男性不妊になる可能性があるということです。男性不妊でない場合は心配する必要はありません。また、顕微授精により児の男性不妊が突発的に起こるということではありませんのでご安心ください。
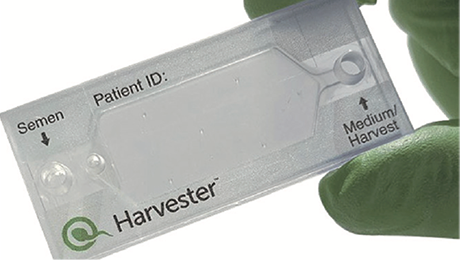
膜構造を用いた生理学的精子選択術(マイクロ流体)先進医療
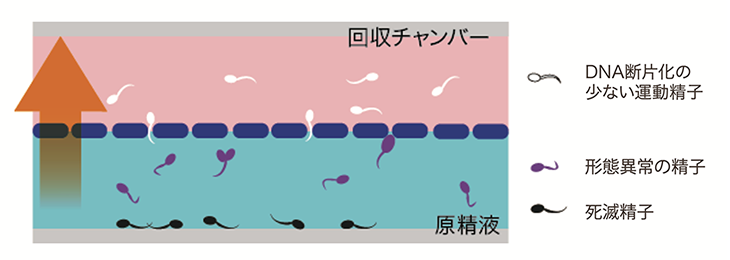
これは、特殊な膜構造を持つ装置を使って運動性の高い精子を選別回収する、精子調整法のひとつです。従来の精子調整法は遠心分離を必要とし、遠心分離を行うことで精子に対して物理的なダメージを与え、DNA損傷が起こる可能性があるとされています。しかし、Harvester(ハーベスター)やZyMōt(ザイモート)は、特殊な膜を利用して運動性の高い精子のみを回収することが可能で、遠心分離を必要としないためDNA損傷のリスクを低減することができます。
特に精子精密検査で精子DNA断片化指数(DFI)が高かった場合は、精子の質が低いと判断し本技術をおすすめしています。
【精子のDNA損傷】
精子の頭部には遺伝情報であるDNAが含まれており、最近の研究では精子DNAの損傷率が高くなると精子の質が低下し、自然妊娠や人工授精による妊娠の可能性が低くなることが判明しています。
また精子の質が低下すると、体外受精、顕微授精においても、受精率、良い胚盤胞になる割合、妊娠予後が悪くなる原因となります。
精子DNA損傷は、精子DNA断片化指数:DFIで評価でき、「膜構造を用いた生理学的精子選択術(マイクロ流体)」を使用すると、DFIは13.4%から0.4%まで低下し、損傷精子の割合が極めて低い状態となることが期待されています。
当治療は後述のIMSI、PICSIと併用可能です。
- ※膜構造を用いた生理学的精子選択術(マイクロ流体)は先進医療に認定されています。「先進医療における精子選別法について 」
- ※費用については「費用について:先進医療費用」をご参照ください。
強拡大顕微鏡による形態学的精子選択術(IMSI)先進医療
IMSI(Intracytoplasmic Morphologically selected Sperm Injection)は、強拡大顕微鏡を用いて、形態良好精子を選別し、その選別した精子で顕微授精をする方法です。精子のDNA損傷は、治療成績に負の相関が認められており、精子のDNA損傷が高いと流産率が高くなることが示されています。そこで、通常の顕微鏡では観察できなかった精子の形態異常を、強拡大顕微鏡の一種である光学顕微鏡(限界に近い高倍率1200倍)を使って、精子形態をより詳細に観察し、精子頭部に空胞の少ない精子を選ぶことを目的としています。IMSIを実施する際には、PICSIと併用し、精子を選別する方法もあります。

ヒアルロン酸を用いた生理学的精子選択術(PICSI)先進医療
PICSI(Physiologic intracytoplasmic sperm injection)とは、ヒアルロン酸を用いて生理学的に精子を選別するという顕微授精のための新しい技術です。通常精子は、形態が正常で運動性の良く、DNAの異常を持つ確率が低いといわれています。
しかし、形態や運動性で良好と評価された精子でも、必ずしもDNA損傷が無い成熟した精子とは限りません。DNA損傷の少ない成熟が完了した精子はヒアルロン酸に結合する特徴があり、その特徴を生かして良好な精子を選別し、顕微授精を行う方法がPICSIです。精子を洗浄後、ICSIの前にヒアルロン酸含有の溶液を用いて精子を選択し、ヒアルロン酸への結合能を有する精子を選別します。
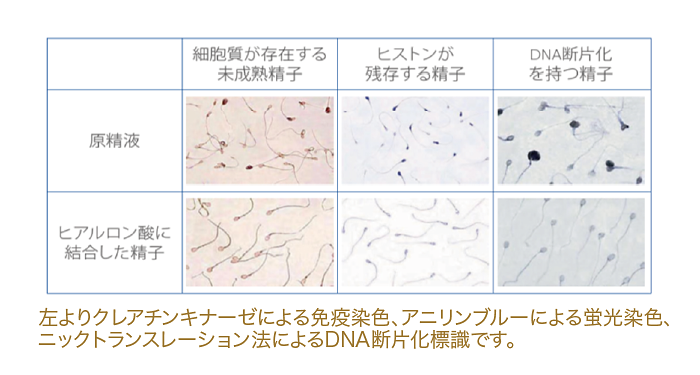
IMSI、PICSIは、同時に実施することをおすすめしています。
また、従来の先進医療である「膜構造を用いた生理学的精子選択術(マイクロ流体)」との併用も可能です。詳しくは担当医師に相談してください。
- ※費用については「費用について:先進医療費用」をご参照ください。
胚移植(ET)
受精卵を子宮に戻すことを胚移植といいます。初期胚の場合は4~8細胞期(採卵から2~3日目)、または胚盤胞(採卵から5~6日目)で移植を行うか凍結保存を行います。実際には患者さまと相談し、その時の受精卵の数と質により決定いたします。胚移植が初めての方、2回目の方は1個の受精卵を移植します。これは、多くの良好な受精卵を同時に移植すれば妊娠率は向上する一方で、多胎の可能性があるからです。
余った受精卵(余剰胚)は凍結保存することができます。
胚盤胞まで到達した受精卵の着床率は、通常の4~8細胞期の移植に比べ高い事は事実ですが、培養した全ての胚が胚盤胞になるわけではありません。そのため、移植自体が中止になってしまうことも考えられるため、複数個の良好受精卵がある(受精卵の選別を目的)場合にのみ、胚盤胞までの培養が実施可能であると考えています。
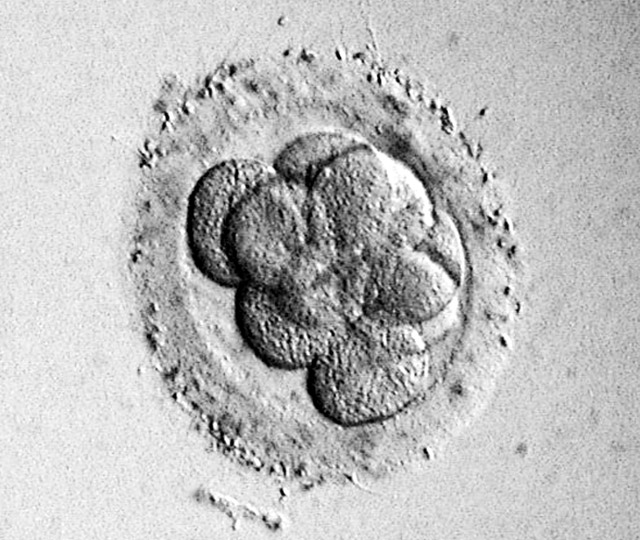
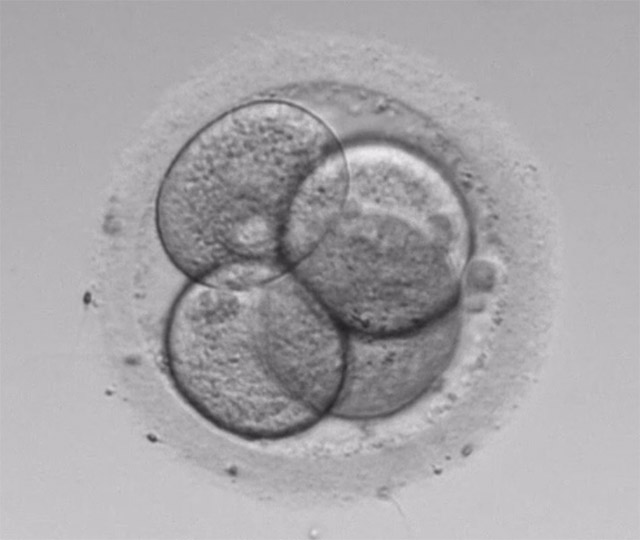 4分割(採卵2日後)
4分割(採卵2日後)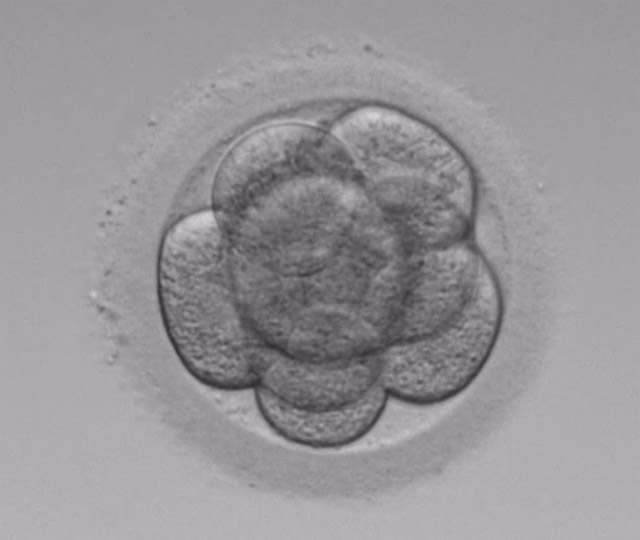 8分割(採卵3日後)
8分割(採卵3日後) 胚盤胞(採卵5~6日後)
胚盤胞(採卵5~6日後)新鮮胚(初期胚)移植成績:2023
| 年齢 | 移植周期数 | 生化学的妊娠 | 臨床妊娠 | 流産率 |
|---|---|---|---|---|
| 35歳未満 | 216例 | 89例 (41.2%) |
71例 (32.9%) |
11.3% |
| 35〜39歳 | 113例 | 42例 (37.2%) |
34例 (30.1%) |
26.5% |
| 40歳以上 | 80例 | 15例 (18.8%) |
10例 (12.5%) |
30.0% |
スケジュール
- 現在の胚の状態を説明させていただき、移植する胚を決定します。
- 胚移植にかかる時間は5分程度ですが、子宮の向きや形により長引く場合があります。
- 移植終了後、すぐに帰宅することも可能です。翌日以降、過度な運動は控え、通常通りの生活で問題ありません。
- 移植後に発熱する場合があります。高熱や発熱が続く場合はすぐに来院ください。
凍結融解胚移植について
凍結融解胚移植とは、あらかじめ凍結保存しておいた胚を融解し、移植する方法です。移植の方法には2種類あり、自然な排卵のタイミングにあわせて行う「排卵周期での胚移植」と、ホルモン剤を用いて子宮内膜を整える「ホルモンコントロール周期(HRC周期)での胚移植」があります。近年、HRC周期での妊娠は、産科合併症の発生率が高いことが報告されており、基本的には排卵周期での胚移植が推奨される傾向にあります。具体的には、HRC周期での妊娠において、分娩時の出血量増加、癒着胎盤、妊娠高血圧症候群、妊娠糖尿病などのリスク上昇が指摘されています。
排卵周期での胚移植
当クリニックでは、基本的に「排卵周期での胚移植」を行います。
排卵日を採卵日と考え、凍結胚の融解日を決定します。たとえば、凍結した日が採卵5日後(胚盤胞)であれば、融解胚移植日も排卵の5日後となります。ただし、その周期で排卵がうまくいかなかった場合(非破裂卵胞)は、移植を中止することになります。排卵周期で胚移植を希望する場合は、生理2〜5日目に来院してください。
ホルモンコントロール周期(HRC周期)での胚移植
生理開始3日目からホルモン剤を使用することで、妊娠に適した子宮内膜を作ります。内服やホルモン剤貼付など、患者さまが自身で行う作業がやや複雑になるため、初回は「排卵周期での胚移植」を行い、2回目以降に「HRC周期での胚移植」を選択するケースが多くなっています。HRC周期での胚移植を希望する周期は、月経開始1日目〜3日目までに来院してください。
この方法では仮の排卵日を設定するため、移植日を希望に合わせて数日ずらすことが可能です。
排卵周期とHRC周期の妊娠率に差はありません。
HRC周期では、流産率がやや高い傾向が報告されています。
融解胚移植成績:2024
| 新宿院 | 丸の内院 | |
|---|---|---|
| 融解胚移植件数 | 4377件 | 2714件 |
| 移植数と臨床妊娠率(40歳未満) | 3301件(50.7%) | 1773件(53.1%) |
| 移植数と臨床妊娠率(40歳以上) | 1347件(31.3%) | 730件(31.5%) |
受精卵(余剰胚)の凍結保存
1回の体外受精で複数個の受精卵が得られた場合、余剰胚を液体窒素(-196°C)で凍結し保存することを胚の凍結保存といいます。もし、その周期に妊娠に至らなくても、次周期以降にこの凍結胚を融解し胚移植を行うことで、卵巣刺激や採卵を行わずに胚移植を行うことができるのです。一度凍結した受精卵は複数年の保存ができるため、第2子以降の妊娠まで保存しておくことが可能です。また、卵巣刺激により卵巣過剰刺激症候群となっている周期には、余剰胚をすべて凍結することで卵巣過剰刺激症候群の重症化を予防します。凍結保存による受精卵への影響は、凍結胚を用いた妊娠率が刺激周期の妊娠率と差がないことから、ダメージはほとんどないものと考えます。 なお、受精卵の凍結保存は技術的には数十年可能ですが、当クリニックでは毎年、更新の手続きをお願いしており、1年後に更新手続きがない場合には「更新の意志なし」と判断し自動的に廃棄させていただきます。凍結胚は、毎年の更新手続きが必要です。また当クリニックで凍結保存した受精卵は、原則持ち出しはできません。
凍結保存する胚盤胞の選択について
当クリニックでは、凍結保存する受精卵は胚盤胞まで成長したグレードの高い良好な胚盤胞のみを対象とします。これは保険診療でできるだけ良好な胚盤胞を移植するためです。なぜなら、保険診療では診療回数に制限があること、また診療回数の数え方は胚移植の回数がカウントされることが理由です。胚盤胞を内細胞塊A~C×栄養外胚葉A~Cのかけ合わせ(AA~CCまでの9グレード)で分類し、AまたはBグレードに分類された良好な胚盤胞は凍結保存対象とし、Cグレードに分類された胚盤胞は原則的に保存を見送ります。ただし、A~Bグレードに分類される良好な胚盤胞が少数である(2個未満)場合や、Cグレードの胚盤胞しか獲得できなかった場合はその限りではありません。(下記「保険診療のためのPOINT」も参照ください。) また、妊娠を望まれる全ての患者さまがこの基本方針に該当するわけではありません。 ご要望があれば、必ず担当医師まで相談してください。
保険診療のためのPOINT
保険診療には、採卵よりも胚移植を優先して保険適用するという規定があります。
そのため、凍結保存している余剰胚を使用する周期の場合、同周期内で次周期のための採卵は保険適用外となります。そのため、結果として少しでも妊娠率が高いとされる良好な胚盤胞のみを選択し保存することにつながります。
【保険診療下での余剰胚凍結基本方針】
- ●原則は、胚盤胞で凍結すること
- ● 「A」「B」「CA」グレードに分類された胚盤胞は全て1個ずつ凍結する。
- ● 上記グレードの胚盤胞が2個以上あれば、「C」グレードの胚盤胞は廃棄する。
- ●胚盤胞が「C」グレードのみの場合は凍結を検討する。
- ●保険診療で凍結した受精卵は、すぐ(最大3ヶ月以内)に移植する必要があります。将来のための保存は、自費診療となります。
当院における保険診療での体外受精治療成績
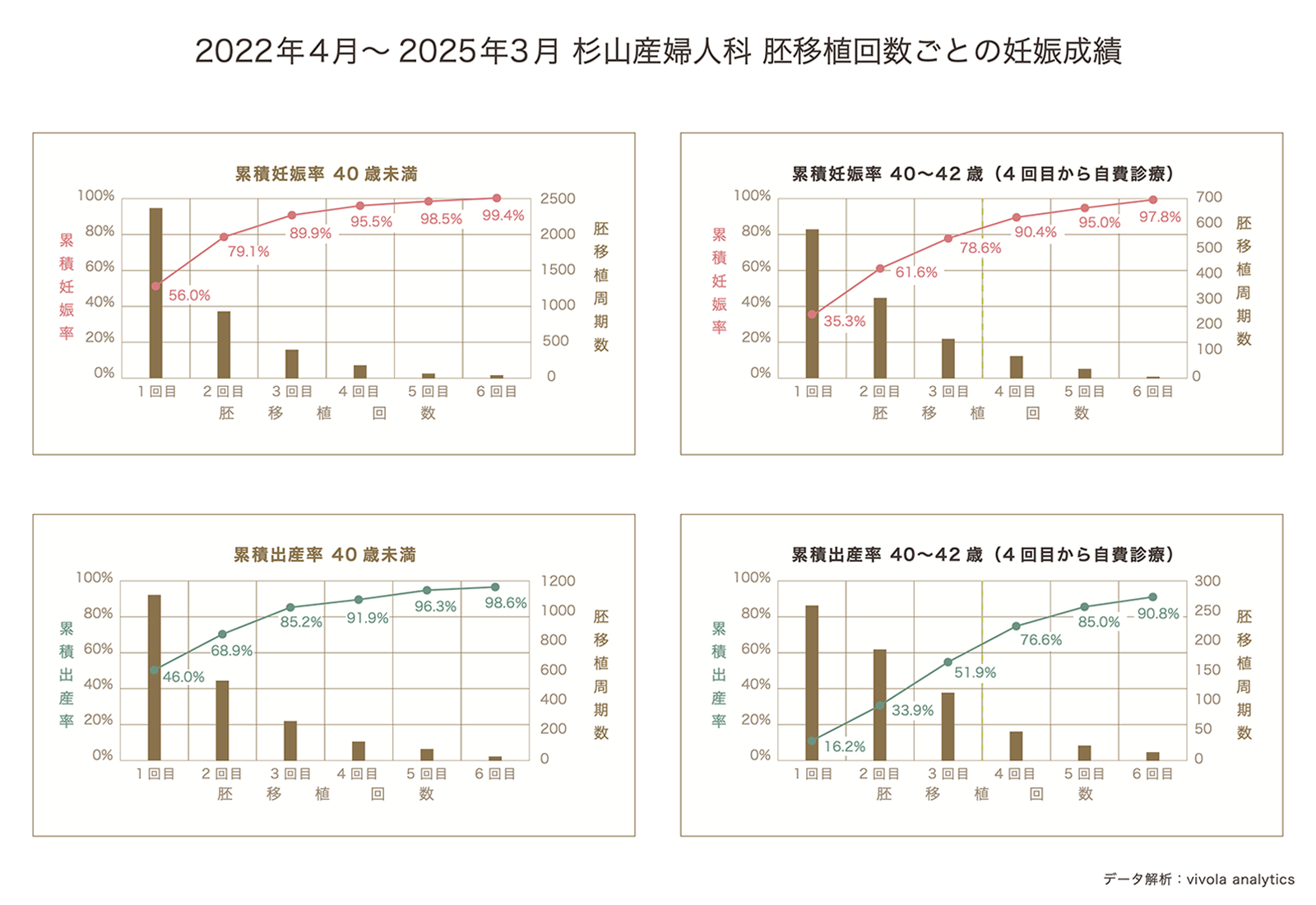
上記のグラフは、2022年4月から2025年3月における、当クリニックでの胚移植回数ごとの妊娠成績を示しています。対象は体外受精を初回の胚移植から保険診療で開始された場合の妊娠成績です。
40歳未満の場合では、3回の胚移植で90%が妊娠、85%が出産に至り、6回の胚移植では98.6%が出産(1.4%は出産に至らず)という結果となりました。一方で、40~42歳の場合では、3回の胚移植で79%が妊娠、52%が出産となり、自費診療に移行して6回の胚移植を行った場合、90%が出産(10%は出産に至らず)という結果となっています。
なお、40~42歳における4~6回目胚移植後の妊娠成績は、自費診療で体外受精を継続された場合のみを対象としています。
先進医療について
先進医療とは国が認定した保険診療と自費診療を同時に行うことができる(混合診療)医療技術です。
先進医療の種類
| タイムラプス培養 | 内部にカメラを備えたタイムラプスインキュベーターという培養最新機器を使用する培養です。皆さまにおすすめしています。 |
| SEET法 | 胚盤胞に培養した培養液(SEET液)を凍結保存し、着床率の改善を目的に融解胚盤胞移植の数日前に子宮内に注入する治療。 |
| 二段階胚移植法 | 同一周期に時間差で2回移植する方法です。反復胚移植不成功で、さらにSEET法の経験がある方のみ実施可能です。 |
| 膜構造を用いた生理学的精子選択術(マイクロ流体) | 膜構造を用いてDNA損傷の少ない精子を選別する方法です。 |
| 強拡大顕微鏡を用いた形態学的精子選択術(IMSI) | 強拡大顕微鏡を用いて形態良好精子を選別し、顕微授精する方法です。 |
| ヒアルロン酸を用いた生理学的精子選択術(PICSI) | ヒアルロン酸を用いて生理学的に精子を選別する顕微授精のための新しい技術です。 |
| ERPeak検査/ERA検査 | 着床の窓(移植の時期)にズレがないかを確認する検査です。 |
| 子宮内細菌叢検査(EMMA/ALICE) | 子宮内に存在する細菌の種類と量を調べる検査です。 |
| 子宮内膜スクラッチ | 宮内膜を軽く掻く(スクラッチ)ことで子宮内膜を刺激し、着床しやすい環境を作ります。胚移植で2回以上着床しなかった場合に適用です。 |
| 子宮内フローラ検査 | 子宮内に存在する乳酸杆菌(ラクトバチルス属)の割合を調べる検査です。 |
| β2GP1ネオセルフ抗体 | 2回以上の臨床的流産既往がある場合を対象に、不育症のリスク因子となる血栓性素因を調べる血液検査です。 |
| 次世代シーケンサーを用いた流産絨毛検査(POC)(丸の内院のみ) | 流産組織から胎児の染色体を調べる検査です。流産の原因を明らかにするために重要な検査です。従来の検査とは異なり検査結果は99%以上の検出率です。 |
- ※助成制度(例:東京都では先進医療の7割を助成など)については「助成制度案内」を参照ください。
- ※費用については「費用について:先進医療費用」をご参照ください。
受精卵着床前検査(PGT-A)
PGT-A(Preimplantation generic testing for aneuploidy)とは、体外受精によって得られた胚の染色体を移植する前に事前に調べる検査のことをいいます。
受精卵着床前検査(PGT-A)は保険の適用がされません。本検査を希望される場合は、採卵から全ての診療を自費で行う必要があります。
受精卵着床前検査(PGT-A)の方法
体外受精を行い、胚盤胞まで成長した段階で栄養外胚葉の一部を生検し数カ所の細胞を採取します。採取した細胞を検査機関へ提出し染色体数を検査します。
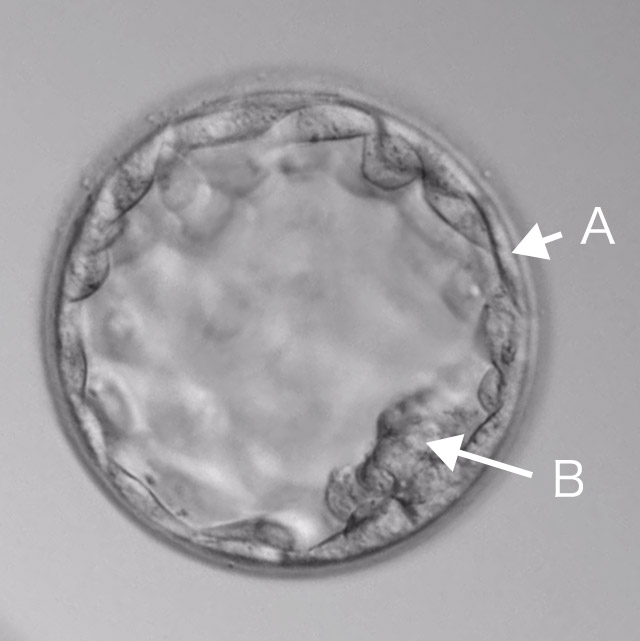
A:栄養膜外胚葉(将来胎盤になる部分)
この部分を数カ所細胞穿刺し遺伝子解析を行います。
異常が認められた場合、この受精卵を使用しないことで着床率の向上と、流産率の低下につながります。
B:内細胞塊(将来胎児になる部分)
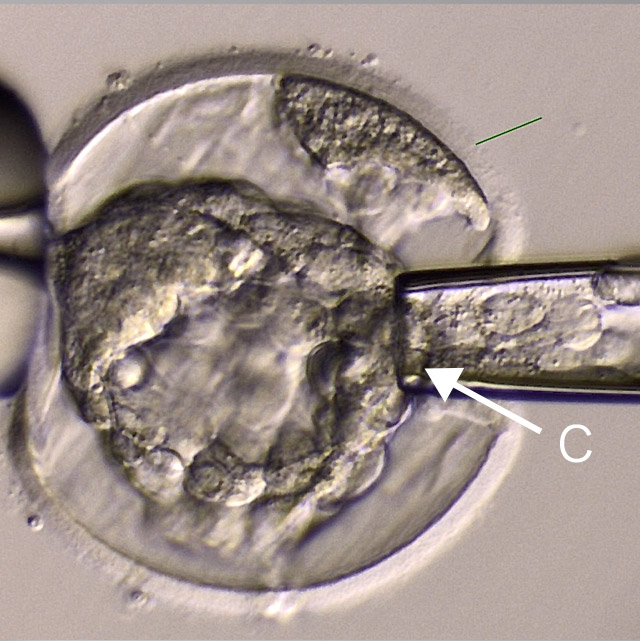
C:栄養外胚葉の一部を採取し検査機関へ
PGT-Aの検査対象は、日本産婦人科学会が提示する以下の条件に当てはまる場合に限られています。
- ●女性が35歳以上の不妊症のご夫婦またはカップル
- ●胚移植を行い、2回以上不成功の既往がある場合
- ●2回以上の流死産(生化学妊娠を除く)の既往がある場合
PGT-A:正常胚(euploid)胚移植成績:2023
| 年齢 | 移植周期数 | 生化学的妊娠 | 臨床妊娠 | 流産率 |
|---|---|---|---|---|
| 35歳未満 | 78例 | 57例 (73.1%) |
51例 (65.4%) |
11.8% |
| 35〜39歳 | 78例 | 50例 (64.1%) |
42例 (53.8%) |
16.7% |
| 40歳以上 | 166例 | 114例 (68.7%) |
98例 (59.0%) |
8.2% |
※ モザイク胚移植周期も含む
検査について
- ●胚盤胞の状態が望ましくない(栄養外胚葉の細胞が乏しい場合など)場合、採取する細胞が少なく検査できません。また、採取した細胞の状態によって検査できないことや、検査結果が出ないことがあります。その場合でも費用が必要です。
検査ができなかった胚盤胞が、異常であるということではありません。移植することは可能です。また、検査ができない胚盤胞について、凍結保存を希望しない(廃棄)場合は事前にお申し出ください。 - ●性染色体(性別)については、染色体に数的異常があった場合を除きお伝えできません。
- ●検査結果で異常があった胚盤胞も患者さまが希望される場合は、移植および凍結保存や保存延長は可能です。(保存期限を過ぎても更新手続きがされない場合には、破棄させていただきます。)
- ●検査結果が正常であっても、妊娠や流産の回避を100%保証するものではありません。一般の妊娠と同様に、異常がなくても原因不明の流産が起こる可能性があります。
- ●本検査は胚の栄養外胚葉(胎盤になる細胞)を採取し検査をするため、内細胞塊(将来胎児になる細胞)を100%検査することはできません。精度は99.4%と報告されています。
- ●当検査を希望される場合は、採卵前に医師への申し込みが必要です。申込書の提出をお願いしています。
メリット
- ●正常胚を移植できた場合は、妊娠率が高くなります。
- ●正常胚を移植できた場合は、流産率が低くなります。
デメリット
- ●正常胚がなかなか得られず移植まで時間を要する場合があります。
- ●実施できる方が現在は限定されています。
- ●モザイク胚という、結果の判断が難しい場合があります。
PGT-A実施条件
実施には日本産婦人科学会の提示する条件があります。
- ●女性が35歳以上の不妊症のご夫婦またはカップル
- ●胚移植を行い、2回以上不成功の既往がある場合
- ●2回以上の流死産(生化学妊娠を除く)の既往がある場合
- ※費用については「費用について:先進医療費用」をご参照ください。
黄体補充(高温期)について
胚移植終了後、高温期には着床環境を整えるために黄体ホルモンの補充(注射と内服、膣坐薬など)を行います。使用薬剤内容および回数は個人差がありますので、医師より説明いたします。
卵巣過剰刺激症候群(OHSS)である場合は注射により悪化の恐れもありますので、診察(エコー)を行いながら調整します。ご安心ください。
妊娠の判定
週数の計算は採卵日を2週0日として計算し、妊娠判定は4週0日(胚移植後、10~12日目頃)、出産予定日は40週0日とします。
体外受精における流産率と異所性妊娠
体外受精における流産については、尿または血液で判断する生化学的妊娠を妊娠とする場合、その後の流産率は15~30%程度と考えられています。また、体外受精により出産された児の追跡調査では、流産率は通常の妊娠により出生された児と比較して、明らかに違いがあるとの報告はありません。今後、歴史を重ねることで、その詳細は明らかになる事と思われます。
体外受精の異所性妊娠の発生率は1~3%、正常妊娠と異所性妊娠の同時妊娠という珍しいケースが0.1~0.3%程度報告されています。なお、各種報告によると、体外受精による妊娠の場合、自然妊娠に比べ胎盤の位置が通常と異なる(前置胎盤)可能性が若干高まると言われていますが、医学的根拠は示されておりません。
妊娠した場合
妊娠判定は通常4週目に行います(排卵日が2週0日目です)。胎嚢(胎児の袋)が見えるのは妊娠5週目頃からで、心拍が確認できるのは妊娠6週中頃からです。
また、当クリニックで診察ができるのは、最長で妊娠9週目までとなります。紹介状(有料)が必要な場合は、当クリニック卒業時(最後の診察時)に用意させていただきます。
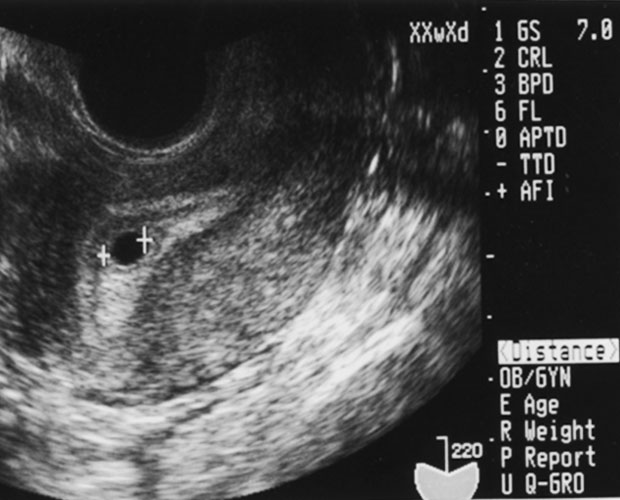 妊娠5週胎嚢 7.0㎜
妊娠5週胎嚢 7.0㎜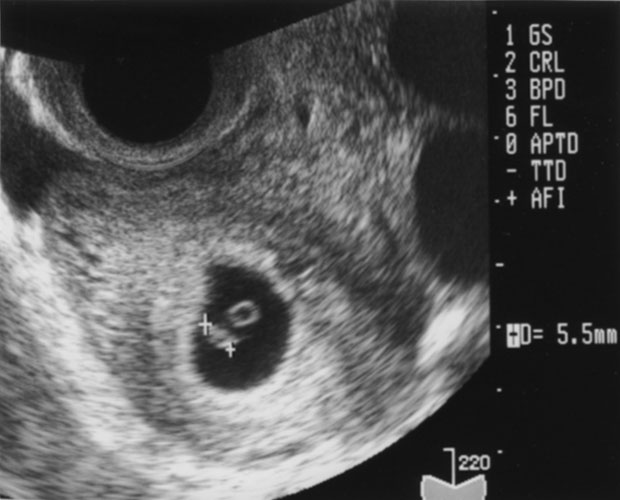 妊娠6週頭殿長 5.5㎜
妊娠6週頭殿長 5.5㎜杉山産婦人科世田谷にて分娩を希望される場合
心拍が確認できた時点で仮予約をすることが可能です。しかし、サイトに掲載しております「ハイリスク妊娠」に該当する場合は、安全な医療を提供するため、高次医療機関での分娩をお願いしております。ご了承くださいますようお願い申し上げます。詳しくは杉山産婦人科世田谷「はじめての方へ」に掲載しております「安全な医療を提供するために」をご覧ください。
胎児精密検査について
妊娠初期の胎児精密超音波のご案内
当クリニックで不妊治療をされ、妊娠にいたった方のみを対象に、「胎児初期超音波精密検査」を実施しています。
妊胎児精密超音波検査(新宿)
胎児の先天的な形態異常などを確認する検査を「精密超音波検査」といいます。NIPTなどの染色体検査でわかる胎児異常はわずか20%弱であるため、妊娠初期の「胎児超音波精密検査」は近年注目を集めている検査です。「精密超音波検査」はチェック項目が多く、細かな部分まで確認する必要があるため、高度な超音波検査技術と十分な検査時間が必要です。ただしBMIが30以上の場合は、当検査をお受けいただくことはできません。
【検査ができるタイミング】
12週から14週6日まで。特に、12週~13週後半が検査に適しています。詳細については、診察時に担当医師にお尋ねください。
体外受精反復不成功におけるオプション
ここでは、複数回体外受精を行っても妊娠に至らなかった場合に実施するオプションについて説明させていただきます。
二段階移植法(2-step ET)先進医療
二段階移植法とは、採卵から2~3日目の4~8細胞期に1度目の移植をします。この時、移植する胚の数は1個です。残りの受精卵は、さらに2~3日間培養を重ね、5日目に2度目の移植を行う方法です。2段階で行うことによるデメリットは多胎妊娠です。また、受精卵が少ない場合は行いません。この方法は合計で最低2個以上の胚を移植することになるため、複数回妊娠に至らなかった場合のみに可能な方法です。
また、二段階移植法は先進医療に認定されていますがSEET法不成功が適用条件となります。ご注意ください。
(費用については「費用について」を、助成金制度については「助成制度案内」をご参照ください。
アシステッドハッチング(AHA)
アシステッドハッチング(AHA)とは、受精卵の外を囲む膜(透明帯)が厚い場合に、透明帯を薄くすることでより着床を助ける方法をいいます。当クリニックでは最新の設備を用いて卵子へのダメージがないレーザーによるAHAを行っています。現時点で危険性の報告はありませんが、着床時に1個の卵子が分離して、1卵性双胎の発生率が若干上昇する可能性が考えられます。良好胚であっても、何度も着床しないケースや透明帯が厚いケースには、担当医よりAHAの提案をする場合があります。特に融解胚移植では有用です。また、保険診療が可能です。
 施術前
施術前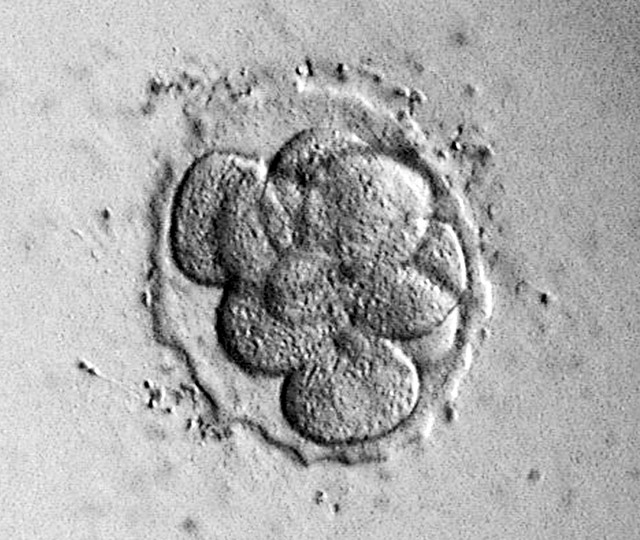 AHA施術後
AHA施術後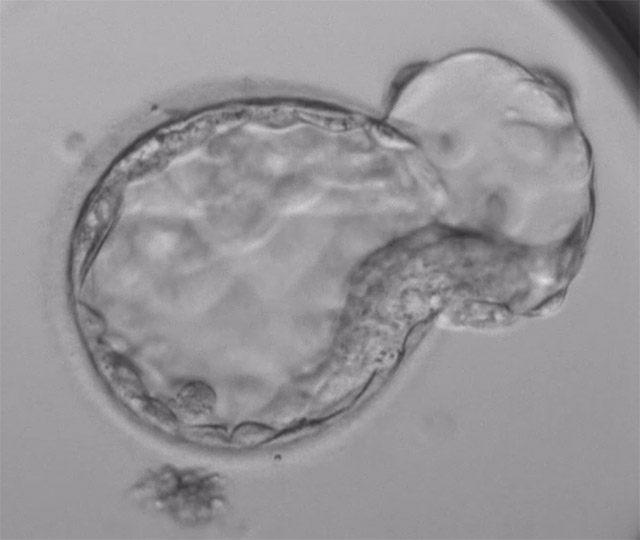 施術後の胚盤胞
施術後の胚盤胞高濃度ヒアルロン酸添加:胚移植用培養液(エンブリオグルー)
何度も着床しないケースで、胚盤胞の生存率を上昇させ、着床率を増加させることが期待できます。ヒアルロン酸は粘着性のあるムコ多糖類で胚盤胞の着床を促進する効果と受精卵の保護効果を持つ生理的接着剤として用います。
誘発剤および採卵に伴う副作用について
体外受精における主な副作用は、多胎妊娠、採卵による出血・感染、卵巣過剰刺激症候群の3つです。
多胎妊娠
多胎妊娠は、移植数を1個にすることで防ぐことが可能(1卵性多胎は除く)ですが、万一、双胎になった場合、妊娠経過に大きな危険を伴います。そのため、現在は35歳未満の初回と2回目までの移植は1個の胚の移植という学会規則があります。それ以外の場合でも初回は一度に1個の胚移植が好ましいと考えます。
双胎の場合、ほとんどが帝王切開での出産となり、また流早産の危険性が上昇し、その割合は単胎の10倍近くといわれています。仮に早産で未熟児だった場合、将来に様々な後遺症が残る可能性もあるため、やはり避けたいことです。また現在では新生児集中治療室(NICU)が不足しています。双胎以上の妊娠になると、紹介できる施設が非常に少なくなることをご承知おきください。しかしながら、複数回妊娠に至らなかった場合、妊娠率の向上を目的に複数個の移植を希望されることは当然です。医師と十分に相談し決定することをおすすめします。
採卵による出血・感染
採卵による副作用は、腸などの臓器損傷、卵巣表面からの出血や感染です。採卵針は非常に細いのですが、やはり穿刺すれば卵巣表面から徐々に出血し縫わなければならない事態がまれに起こります。当クリニックでは過去に9万例以上の採卵を行っていますが、現在までに開腹手術を必要とした事例は1例のみとなっています。帰宅後に過度の痛みが生じ、安静や鎮痛剤の効果も不十分な場合には連絡のうえ、すぐに来院ください。診察の結果、腹腔内に出血が多く認められれば入院治療となる場合があります。
卵巣過剰刺激症候群
卵巣過剰刺激症候群は、排卵誘発剤の作用で多くの卵胞が発育した場合に発生します。腹部膨満感、腹痛、無尿などの症状がある場合には検査を行いますのですぐに相談ください。個人差がありますが目安として15個以上採卵ができた場合に起こりやすいといわれています。ただし、当クリニックの採卵の多くは準自然周期法です。過剰な採卵数になることはほとんどありませんが、まれに少数の採卵でも卵巣過剰刺激症候群になるケースがみうけられます。
卵巣過剰刺激症候群発症予防には著効薬がありますが、保険適用にはなりません。したがって、保険診療で採卵した場合はこの薬を使用することができません。








